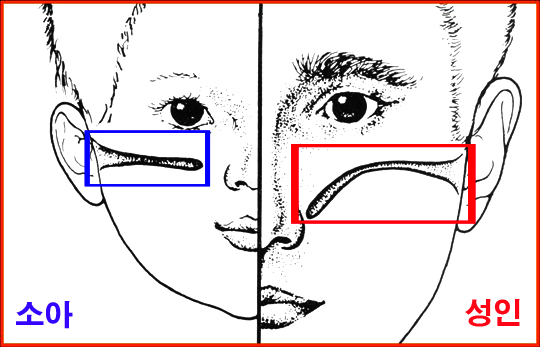
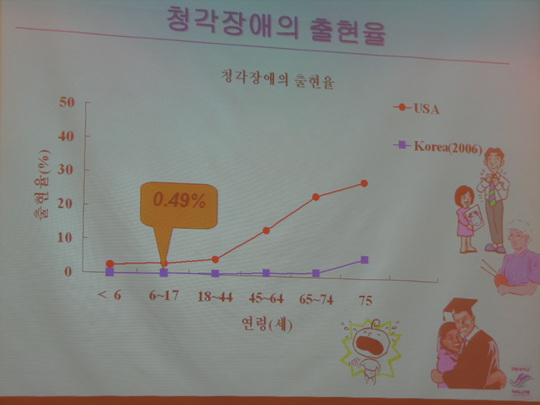
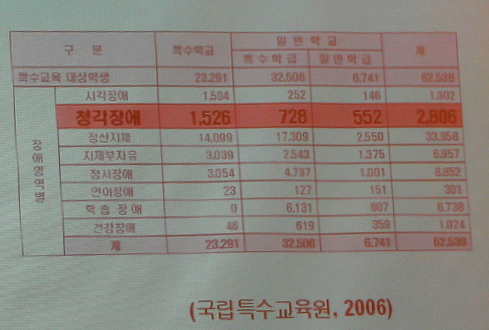
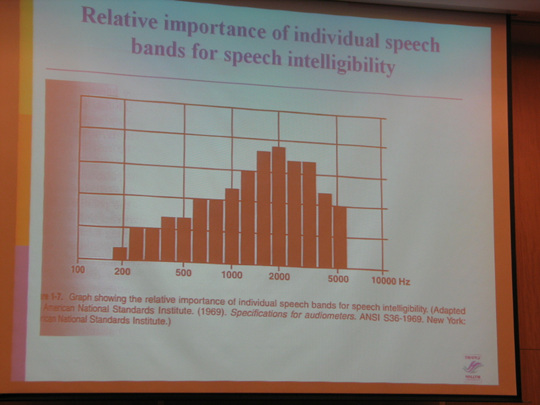
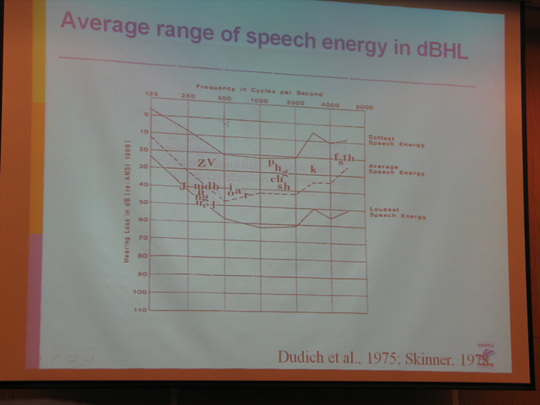
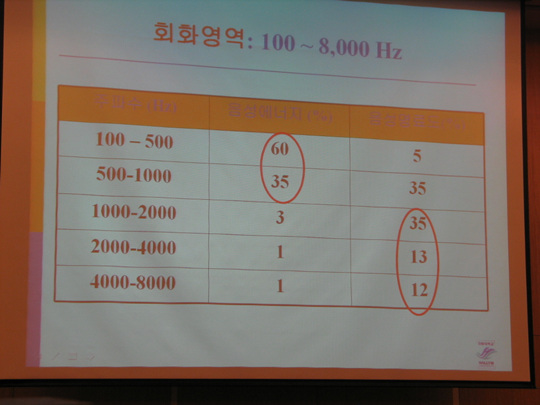
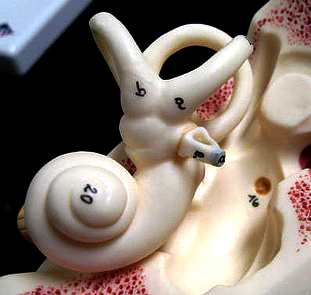
고령자 또는 노인의 범위는 법령에 따라 상이합니다.
노인복지법에서는 65세 이상을 노인으로 규정하고 있고,
국민연금법에서는 60세부터 노령연금 급여대상자로 노인으로 규정하고 있습니다.
그러나 고령자 고용촉진법 시행령에서는 고령자는 55세이상, 준고령자는 50세이상 55세 미만으로 규정하고 있습니다.
그러나 통계청에서 적용하는 노인의 기준은 65세 이상을 원칙으로 하고 있습니다.
2008년 (7월 1일 현재) 국내 고령자 통계자료에 의하면 10.3%가 노인인구로서 인구 10명당 1명이 노인으로 밝혀졌습니다.
통계청 자료에 의하면 우리나라도 이미 2000년에 고령화 사회에 진입하였으며, 향후 10년 후인 2018년에는 고령 사회로 진입 예상이 되고있고, 2026년에는 초고령 사회가 될 것을 예상하고 있습니다.
UN에서 정한 고령화 사회의 분류는 다음과 같습니다.
전체 인구중 65세 이상 인구비율이 7% 이상 14%미만인 사회
2. 고령 사회 (aged socisty)
전체 인구중 65세 이상 인구비율이 14% 이상 20%미만인 사회
3. 초고령 사회 (super-aged socisty)
전체 인구중 65세 이상 인구비율이 20% 이상인 사회
첨부 문서는 통계청에서 보도자료로 배포한 것입니다. 읽어 보시면 도움이 되실 것입니다.
[노인성난청] 2008년 고령 인구 통계치로 살펴본 노인성난청 인구 추정치
[칼럼] 노인성 난청의 청능치료 : 보청기 선정 방법 및 조기착용의 중요성
[노인성난청] 노인성 난청에도 다양한 원인이 있다는 것을 아세요?
[청각장애] 노인성 난청

'청각학 이야기 > 노인성 난청' 카테고리의 다른 글
| 노인성 난청자분의 보청기 착용 의식 민감도는 어느 정도? (0) | 2010.01.29 |
|---|---|
| [노인성난청] 2008년 고령 인구 통계치로 살펴본 노인성난청 인구 추정치 (0) | 2008.10.31 |
| [칼럼] 노인성 난청의 청능치료 : 보청기 선정 방법 및 조기착용의 중요성 (0) | 2008.09.26 |
| [노인성난청] 노인성 난청에도 다양한 원인이 있다는 것을 아세요? (0) | 2008.09.22 |
| [청각장애] 노인성 난청 (0) | 2008.09.04 |
 2008고령자통계보도자료본문.hwp
2008고령자통계보도자료본문.hwp